ヘルスケア
AIの医療画像診断における異常検出の役割
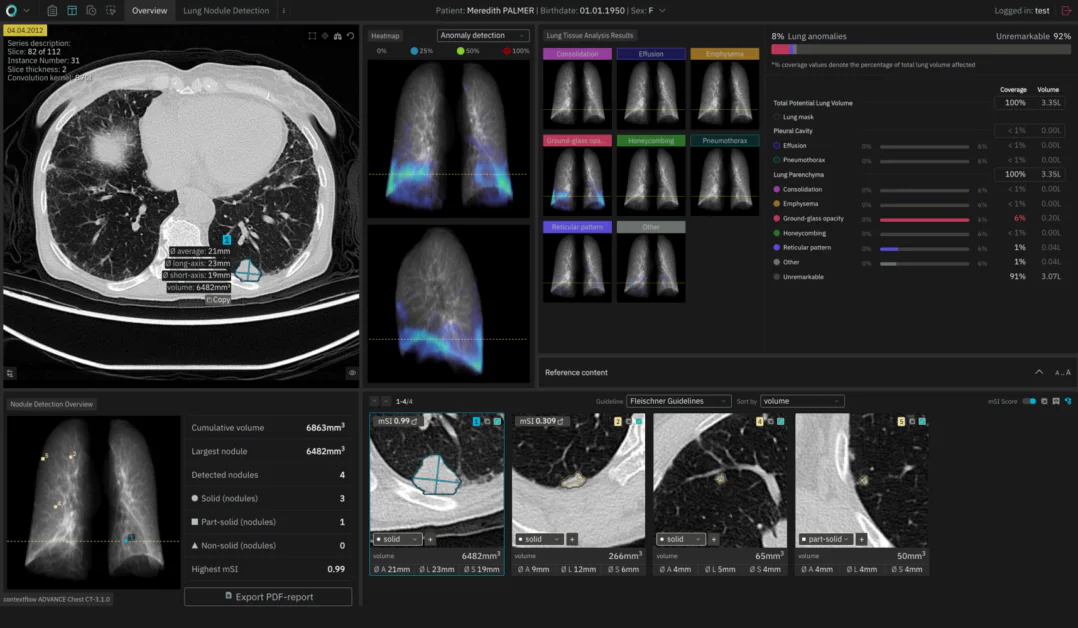
医療におけるAIの周りの話題はまだまだ残っていますが、特に放射線科では強いです。如果、あなたがコンピュータ支援設計(CAD)の初期の日々を覚えているのなら、技術がどれだけ進化したかは本当に印象的なものです。ChatGPTのネイティブは、おそらく、AIがこの分野でその全潜在能力に達する前に、まだ多くの作業が必要であると主張するでしょう。両方の見解は正解です。この記事では、AIがものを検出するのがなぜ難しいか、AIの役割がどのように変化しているか、そして2025年以降に注目すべきトレンドについて調べます。
針を探すようなこと:検出は難しい。
疾患を早期に検出するのは難しいです。なぜなら、疾患は放射線画像データにおいて正常な外見からわずかな変化で始まることが多いからです。個々の間には完全に正常な自然な変動が多いため、どの軽微な変化が真正に異常であるかを判断することは非常に難しいです。例えば、肺結節は非常に小さなものから始まります。拡散性肺疾患は、容易に見過ごされる組織の変化から始まります。
それがMachine Learning(ML)が重要な役割を果たすところです。MLは、正常ではないが、疾患に関連する特定の変化を認識することができます。さらに、個々の解剖学的差異、画像取得装置の技術的な差異、または組織の外見の時間的変化などの正常な変動のさまざまな源を区別することができます。MLモデルを大量のデータでトレーニングする必要があります。そうすれば、モデルはこの変動の表現を形成し、疾患を指す変化を特定することができます。
AIは異常を早期に検出するのを助けることができますか?
AIは、いくつかの方法で助けることができます。まず、がん、間質性肺疾患、または心血管疾患などの疾患に関連する特定のパターンを画像データで認識することができます。可能な限り多様なデータでトレーニングすることで、AIは最初の診断に重要な発見を堅実に検出することができます。さらに、画像の全体的なボリュームを解析することで、放射線科医をサポートし、疑わしい領域を強調して、医師の感度を高めることができます。
二つ目に、AIは人間が容易に観察し報告できるもの以外の画像の特徴を使用することができます。肺がんの検出では、放射線科医はまず結節のサイズ、形状、カテゴリを評価して、患者管理の次のステップを決定します。AIは、結節の三次元的な質感や表面の微細な特徴を分析して、悪性のリスクが高いか低いかをより信頼性高く判断することができます。これには、患者管理に直接影響するものがあります。例えば、患者が生検を受けるかどうか、またはフォローアップ間隔の長さと頻度についてです。
Adams et al. (JACR)の研究では、胸部CTの偶発的な結節のガイドラインベースの管理とMLベースの分析を組み合わせることで、偽陽性を大幅に減らすことができることが示されました。これは、不必要な生検の数の減少(AIが結節を良性と判断した場合)と治療までの時間の短縮(AIが結節を悪性と判断した場合)に相当します。ここで重要なのは、AIはガイドラインの除去を主張しているのではなく、ガイドラインをAIの結果で補足することを私たちに課しているということです。この場合、MLスコアがガイドラインと矛盾する確率が高い場合、MLスコアに従います。さもなければ、ガイドラインの指示に従います。将来的にも、このような応用例が増えるでしょう。
三つ目に、AIは患者における時間の経過に伴う変化を数量化するのを助けることができます。これも、適切なフォローアップのために不可欠です。現在のMLと医療画像分析のアルゴリズムは、同じ患者からの複数の画像を整列させることができます。これを「登録」と呼びます。そうすれば、同じ位置を異なる時間点で見ることができます。肺がんの場合、追跡アルゴリズムを追加することで、放射線科医が症例を開いたときに、肺内のすべての結節の全歴を提示することができます。数個の結節について、以前のスキャンを調べて正しい位置に移動する必要がなくなります。すべてを一度に見ることができます。これは、時間を解放するだけでなく、医師にとってより快適な作業環境になるはずです。
放射線科はAIの影響で変化する。質問は、どのように変化するか?
AIの進歩が急速に進む方向性は複数あります。明らかなのは、臨床設定で堅実に機能する強健なモデルを構築するために、より多様で代表的なデータを収集していることです。これには、さまざまなスキャナからのデータだけでなく、がんの検出をより困難にする合併症に関するデータも含まれます。
データ以外に、ML方法の開発が進んでおり、精度が向上しています。例えば、生物学的変動と画像取得の違いを切り離す方法を研究する分野や、MLモデルを新しいドメインに転用する方法を研究する分野があります。マルチモーダリティと予測は、特に放射線科が次の数年でどのように変化するかについても示唆する、特に興奮する方向性です。精密医療では、統合診断は、治療決定のために放射線科、臨床検査、病理学、その他の診断分野からのデータを使用することを目的とした重要な方向性です。これらのデータを組み合わせて使用することで、個々のパラメーターよりも多くの情報を治療決定の指針として提供できます。これは、すでに腫瘍ボードでの標準的な慣行です。MLは、将来的にも議論に参加することになります。この質問を提起します:MLモデルは、これらの複数のソースからの統合データで何をするべきでしょうか。1つのことができることは、将来的に起こり得る疾患と個々の治療への反応を予測することです。これらを組み合わせると、治療決定を導く「もしも」の予測を作成するために利用できる多くの力を提供します。
2025年のトレンド:効率、品質、報酬の形成
臨床実践におけるAIを推進する要因は複数あります。2つの重要な側面は、効率と品質です。
効率
放射線科医が仕事の重要で難しい側面、つまり複雑なデータの統合に集中できるようにAIは支援することで、効率を高めることができます。AIは、量的値などの重要で関連性のある情報をケアの場で提供することで、または異常の検出やセグメンテーションのようなタスクを自動化することで、これを支援できます。これには面白い副作用があります。変化の評価が速くなるだけでなく、疾患パターンのピクセルごとのセグメンテーションや体積測定などのタスクが、研究から臨床実践へと移行します。大量のパターンを手動でセグメンテーションすることは、多くの状況で完全に実行不可能ですが、自動化によってこの情報がルーティンベースで利用可能になります。
品質
AIは仕事の品質に影響を与えます。つまり、診断、特定の治療の推奨、疾患の早期検出、または治療反応のより正確な評価を向上させることです。これらは、各個々の患者にとっての利点です。現在、AIの導入が放射線科における健康経済学的影響を評価するために、コスト効率との関係が研究されています。
報酬
AIの採用は、単に効率だけではなく、患者ケアとコスト削減への具体的な貢献に対して認められ、報酬が支払われるようになっています。AIを報酬体系に含めることは、この変化を強調しています。利点、例えば不必要な処置の削減や治療の迅速化は、振り返ってみれば明白ですが、その道のりは長かったです。初めての成功事例が現れ始めた今、AIの変革的な影響は明らかです。患者結果の改善とヘルスケアプロセスの最適化によって、AIは業界を変革し、興奮するような開発が予想されます。
医療画像診断の将来を形作る
医療画像診断は、根本的に変化しています。精密医療、統合診断、そして新しい分子診断技術は、治療オプションの複雑な風景の中で治療決定を下す手段を変えています。AIは、この変化の触媒です。AIは、医師がさまざまなモダリティーで捉えられた特徴をより多く統合し、それらを治療反応にリンクすることを可能にします。
これらのツールを大規模に採用するには、技術的な課題、統合問題、健康経済学的懸念があるため、まだ時間がかかります。プロセスを速めることができることは、情報に基づいた患者になることです。私たちは皆、医師にAIのテストや実践での使用について話を聞くことができます。さらに、これらのツールが医師の専門的な経験と知識をどのように補足するかについても話を聞くことができます。市場は需要に応えます。私たちが早期の、正確な検出を要求すれば、AIは現れます。












